Votre panier est vide
Tendinite des Ischio-Jambiers

Introduction
Alors que les lésions des ischio-jambiers proximaux sont moins fréquentes en cas de pratique sportive, les lésions de la jonction musculo-tendineuse sont plus fréquentes. Ces lésions présentent une grande variété d'aspects, allant de l'avulsion proximale complète aux déchirures d'épaisseur partielle, en passant par une tendinopathie d'insertion persistante. Ces blessures ne sont souvent pas diagnostiquées ou sont traitées lentement en raison de leur faible incidence et de leur aspect diversifié, ce qui entraîne des périodes d'incapacité prolongées. Afin d'améliorer les connaissances, d'accélérer le diagnostic et d'assurer une prise en charge efficace, ce billet de blog expliquera la présentation normale, l'examen physique, l'imagerie diagnostique et les choix thérapeutiques pour chacune de ces entités (Degen 2019).
Facteurs de Risque
La tendinopathie de l'ischio-jambier proximal est plus fréquente chez les marcheurs rapides, les coureurs de fond, les sprinters et les athlètes effectuant des activités de changement de direction comme le football, le soccer ou le hockey.
Présentation et Examen Clinique
Si vous êtes un visiteur régulier de notre site web, vous avez peut-être vu ou regardé notre vidéo sur les 6 conseils pour diagnostiquer une tendinopathie des membres inférieurs. La tendinopathie des membres inférieurs peut être diagnostiquée à l'aide des 6 points suivants :
- Données épidémiologiques (voir ci-dessus)
- Douleur très localisée au niveau de l'enthèse du tendon.
- Perte musculaire
- Signes de Hallmark
- Apparition de la douleur 24 heures après des activités à charge élevée+rapide
- Une relation charge-douleur proportionnelle
Palpation
Une douleur très localisée au niveau du tuber ischiadicum est un signe typique de la tendinopathie de l'ischio-jambier proximal. La palpation doit confirmer une douleur bien localisée au niveau de la tubérosité ischiatique. Sachez que la tendinopathie proximale des ischio-jambiers est l'une des rares tendinopathies qui peut présenter une douleur diffuse référée à la face arrière des ischio-jambiers également. Comme pour les autres tendinopathies, les symptômes s'atténuent généralement après une courte période d'échauffement. La localisation de la douleur nécessite un diagnostic différentiel approfondi.
Diagnostic Différentiel
Les diagnostics différentiels, avec des symptômes plus diffus, sont les suivants :
- Douleur de l'articulation sacro-iliaque qui peut être mise en évidence et exclue avec le Cluster de Laslett.
- Douleur référée provenant des facettes articulaires lombaires, généralement L4/L5 et surtout L5/S1, qui peut être examinée par des PIVM d'extension 3D et des tests de provocation PA.
- Le nerf sciatique peut être irrité dans la zone fessière profonde, d'où ce qu'on appelait autrefois le syndrome du piriforme et qu'on appelle aujourd'hui le syndrome fessier profond.
- En plus de la palpation des muscles fessiers profonds, il existe quelques tests pour aider à ce diagnostic d'exclusion qui étirent ou contractent tous les muscles fessiers profonds pour piéger le nerf sciatique. Vous pouvez également effectuer des tests neurodynamiques, tels que le test de l'effondrement, dont les résultats devraient être positifs.
- Chez les coureuses présentant une douleur médiale à la tubérosité ischiatique, nous devons prendre en compte une fracture de stress de la branche ischiatique. Le diagnostic ne peut finalement être établi que par l'imagerie.
- Chez les athlètes adolescents qui donnent des coups de pied, nous devons tenir compte de l'apophysite et chez les athlètes post-adolescents, âgés de 20 à 30 ans, une plaque de croissance non soudée peut être responsable de la non-réponse au traitement conservateur.
- En cas d'apparition aiguë, il faut prendre en compte les ruptures partielles et totales du tendon ischio-jambier proximal, qui se produisent souvent avec un pop audible lors d'une flexion extrême de la hanche combinée à une extension du genou.
- Enfin, un patient peut souffrir d'un conflit ischio-fémoral, qui se produit lorsque le petit trochanter du fémur heurte l'os ischial lors de la rotation externe de la hanche.
Perte Musculaire
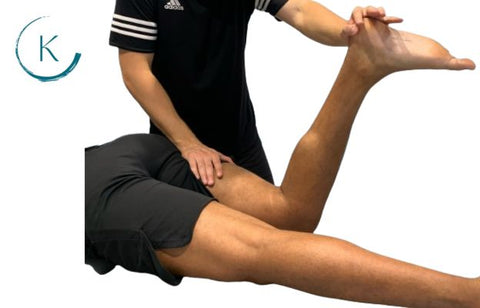
Dans le cas de la tendinopathie de l'ischio-jambier proximal, la littérature décrivant les changements atrophiques est rare. En règle générale, pour une tendinopathie, le muscle du tendon affecté et les muscles de la chaîne cinétique distaux de ce muscle sont affectés. Pour examiner la fonte musculaire dans ce cas, observez les ischio-jambiers et les mollets pour voir s'il y a du volume et des différences musculaires et palpez-les pour voir s'ils ont du tonus, qui est souvent réduit si les patients ne les ont pas beaucoup utilisés.
Panneau Hallmark
Le signe distinctif de la tendinopathie des ischio-jambiers proximaux est une douleur en position assise au niveau de l'insertion du tendon, car il est comprimé entre la surface d'assise et la tubérosité ischiatique.
Apparition/Exacerbation de la Douleur 24 Heures après des Activités à Forte Charge
Apparition ou exacerbation de la douleur 24 heures après des activités à charge élevée+rapide : Dans le cas du tendon proximal, vous devez demander spécifiquement une augmentation du volume, de l'intensité ou de la fréquence des sprints, des courses à pied, des haies ou des courses en côte qui ont entraîné l'apparition des symptômes. C'est aussi souvent le cas après une pause prolongée. Et deuxièmement, la douleur augmente généralement 24 heures après ces activités à charge élevée et rapide. Sachez que les activités qui nécessitent des étirements statiques, comme le yoga ou les pilates, et même le simple fait de s'asseoir, peuvent également induire une tendinopathie.
Relation Charge-Douleur Proportionnelle
Comme pour toute tendinopathie, vous recherchez une augmentation de la douleur en fonction de l'augmentation de la charge sur le tendon ischio-jambier proximal. Un bon test de provocation de départ peut être un pont à deux jambes, suivi d'un pont à une jambe genou fléchi. Continuez ensuite avec un pont avec un long levier et progressez vers une charge et une vitesse plus élevées comme dans les prises par exemple. Un test très intense consiste à demander à un patient d'effectuer un soulevé de terre à deux jambes, puis de passer à une version à une jambe en augmentant la charge et la vitesse. Les niveaux de douleur doivent augmenter avec la difficulté. Ainsi, si le pont à une jambe a été noté 3 sur 10, un pont à long levier avec une charge et une vitesse accrues devrait être plus élevé, les scores les plus élevés étant obtenus avec des deadlifts à une jambe avec une charge et une vitesse accrues.
La littérature décrit 3 tests orthopédiques courants pour diagnostiquer une tendinopathie des ischio-jambiers proximaux. Ils le sont :
- Test de Puranen-Orava
- Test d'étirement des genoux en flexion
- Test modifié d'étirement des genoux et des genoux fléchis
Traitement
Contrairement à la tendinopathie achilléenne et rotulienne, la tendinopathie ischio-jambière proximale est moins fréquente. Pour cette raison, nous n'avons pas connaissance d'essais contrôlés randomisés évaluant l'efficacité d'un programme de mise en charge progressive comme ceux que nous avons présentés pour la tendinopathie achilléenne et rotulienne. Bien que les preuves de haut niveau soient rares, les principes de rééducation sont identiques. Les exercices de rééducation suivants sont inspirés de différents avis d'experts de Jill Cook et Peter Malliaras ainsi que d'un commentaire clinique de Tom Goom et de ses collègues. Un programme de réadaptation en quatre étapes peut se présenter comme suit :
- Gestion - Modification de la douleur
- Rééducation isotonique
- Rééducation isotonique en flexion
- Exercices sur le stockage de l'énergie
Résultat
La plupart des patients retrouvent une fonction normale après un programme de rééducation bien structuré. La rééducation progressive et la gestion adéquate de la charge sont essentielles pour un retour complet à l'activité sportive.





